И. К. Волков, доктор медицинских наук,
Л. К. Катосова, профессор, доктор медицинских наук,
С. В. Рачинский, доктор медицинских наук, профессор,
Т. Е. Сорокина
РАМН, Научный центр здоровья детей
Хронические заболевания легких (ХЗЛ) являются наиболее сложным разделом детской пульмонологии. В последние годы отмечается увеличение частоты этих состояний, что сопряжено с рядом серьезных терапевтических и социальных проблем [1].
Согласно «Классификации болезней легких у детей», принятой в 1995 году [2], к хроническим заболеваниям легких можно отнести следующие состояния:
* хроническая пневмония;
* пороки развития трахеи, бронхов, легких и легочных сосудов;
* бронхиальная астма;
* хронический бронхиолит (с облитерацией);
* бронхолегочная дисплазия;
* альвеолиты;
* хронический бронхит.
Некоторые заболевания, которые нельзя классифицировать только как заболевания легких, протекают с симптомами хронического поражения бронхолегочной системы. К этим болезням можно отнести: муковисцидоз, первичные иммунодефицитные состояния, синдром цилиарной дискинезии, поражения легких при коллагенозах и некоторые другие.
Таким образом, хронические заболевания легких составляют довольно обширную группу недугов, различающихся по этиологии и симптоматике.
При всем многообразии клинических форм заболеваний большую их часть объединяет тот факт, что в основе течения заболевания лежит хронический воспалительный процесс в бронхах и/или легких, а бактериальная инфекция играет в его формировании и течении важную роль. В некоторых случаях бактериальная инфекция является пусковым механизмом формирования хронических воспалительных заболеваний легких (ХВЗЛ).
Для ХВЗЛ характерна деформация бронхов разной степени выраженности: от небольшого изменения стенки бронха до образования мешотчатых бронхоэктазов и формирования вторичного хронического бронхита. Изменения в бронхах нередко сопровождаются пневмосклеротическими изменениями в легочной ткани. Деформация бронхов, нарушение функции мукоцилиарного аппарата, изменение аэродинамики воздушных потоков в легких, гиперсекреция слизи в бронхах — все это создает благоприятные условия для колонизации бактериальной флоры и течения воспалительного процесса.
Течение ХВЗЛ в детском возрасте характеризуется волнообразностью. Обострение сменяется периодами ремиссии, иногда довольно длительными. Обострения, как правило, связаны с присоединением ОРВИ и проявляются ухудшением общего состояния, усилением кашля, появлением гнойной мокроты, увеличением количества хрипов в легких. Другой причиной обострения заболеваний может быть ухудшение дренажа мокроты из бронхиального дерева. Особенностями течения ХВЗЛ у детей в настоящий момент могут быть признаны:
* рост числа распространенных форм заболеваний, охватывающих оба легких;
* сокращение случаев заболевания локальными формами ХВЗЛ и более благоприятное их течение;
* учащение сопутствующего бронхообструктивного синдрома;
* нарастание частоты лекарственной аллергии: от 20 до 40% больных имеют те или иные проявления непереносимости лекарств;
* полиорганность поражения: практически у всех больных имеется сопутствующая внелегочная патология, например заболевания верхних дыхательных путей, желудочно-кишечного тракта или других органов.
Лечение больного с ХВЗЛ включает ряд мероприятий, направленных на два главных компонента патогенеза: улучшение эвакуации мокроты из бронхиального дерева и антибактериальная терапия. В табл. 1 перечислены основные методы терапии этих больных.
Таблица 1. Методы терапии детей с ХВЗЛ
* Подавление инфекции
* Разжижение и эвакуация мокроты
* Лечение бронхообструктивного синдрома
* Реабилитация
* Профилактика обострений
Все эти методы лечения, безусловно, важны, но основной задачей лечения хронических воспалительных бронхолегочных заболеваний у детей является воздействие на инфекционно-воспалительный процесс в бронхах пораженного легкого, определяющий клинические проявления болезни, ее течение и исход.
Микробиологические исследования являются основополагающими при определении показаний к антибактериальной терапии. Для выявления этиологически значимой патогенной микрофлоры Международный стандарт требует выделения бактерий из мокроты в количестве большем чем 106 в 1 мл, а из бронхиальных смывов — 104. Исследования, проведенные у наших пациентов, показывают, что наиболее часто у детей с ХВЗЛ высеваются H.influenzae (64% больных), Str.pneumoniae (27%) и Moraxella catarrhalis (9%). Прочие микроорганизмы, такие как золотистый стафилококк, синегнойная палочка, клебсиелла и др., выявляются гораздо реже. В монокультуре H.influenzae выявляется в 73% случаев, Str.pneumoniae — в 41% и Moraxella catarrhalis в 58% случаев. В остальных случаях определяются микробные ассоциации.
При выборе препарата, помимо чувствительности микрофлоры к антибиотикам, следует учитывать следующие факторы, которые нашли отражение в табл. 3.
Таблица 3. Критерии выбора антибактериальных средств
* Отсутствие в анамнезе сведений об аллергических реакциях на данный препарат
* Пригодность препарата для использования в детском возрасте (применение некоторых антибактериальных средств, например фторхинолонов и тетрациклинов, разрешено с учетом возрастных ограничений)
* Достаточное проникновение в легочную ткань и бронхиальный секрет
* Приемлемый путь введения
* Минимальное количество побочных эффектов
* Оптимальное соотношение цена/эффективность
При хронических заболеваниях легких используются следующие пути введения антибактериальных средств: парентеральный, пероральный, эндобронхиальный, ингаляционный и комбинированный. Выбор пути введения лекарства зависит от формы заболевания и активности воспалительного процесса. Несмотря на успехи в области разработки пероральных лекарственных форм антибиотиков, основным остается парентеральный путь введения. Связано это с необходимостью создания достаточно высокой концентрации антибиотика в легких с нарушенным вследствие склеротических изменений кровоснабжением легочной ткани и стенки бронха. Кроме того, на сиропы и другие наполнители, используемые для приготовления оральных форм, нередко отмечаются аллергические реакции. Поэтому основной курс терапии заключается в внутривенном введении одного или двух антибактериальных препаратов с использованием периферических катетеров. Пероральный препарат может добавляться к основному препарату, вводимому внутривенно. Следует отметить, что при некоторых состояниях, например у больных хронической пневмонией с небольшим объемом поражения и отсутствием бронхоэктазов, с целью купирования обострения возможно использование пероральных форм антибиотиков. Эндобронхиальный путь введения не является самостоятельным методом лечения и используется у больных, которым показана бронхоскопия по другим причинам, диагностическим или лечебным. В этом случае после санации бронхиального дерева больному эндобронхиально вводится суточная доза препарата. Ингаляционный путь введения антибиотиков хорошо зарекомендовал себя при муковисцидозе, а также в тех случаях, когда необходимо длительное лечение больных с хронической колонизацией синегнойной инфекции. Не исключено, что этот способ введения антибиотиков со временем начнет применяться при хронической колонизации других микроорганизмов.
Длительность антибактериальной терапии зависит от результатов повторных микробиологических исследований, а также динамики клинических симптомов и составляет в среднем от 10 до 14 дней.
Оценка эффективности антибактериальной терапии должна проводиться с учетом следующих критериев.
* Положительная динамика клинических симптомов (улучшение состояния ребенка, уменьшение количества или ликвидация хрипов в легких, изменение характера мокроты являются достаточно точными критериями эффективности лечения).
* Элиминация патогенных микроорганизмов из бронхиального секрета.
* Лабораторные исследования (гемограмма, функция внешнего дыхания и др.) также должны свидетельствовать об уменьшении активности воспалительного процесса.
Таким образом, эффективность антибиотикотерапии оценивается с учетом целого комплекса клинических и лабораторных показателей.
Серьезным препятствием на пути проведения эффективной антибактериальной терапии является нарастающая резистентность микробов к антибиотикам. Исследование чувствительности к антибиотикам H.influenzae и Str.pneumoniae, проведенное у больных, госпитализированных в отделение пульмонологии НЦЗД РАМН за период 1981-1999 годы, показало (рис. 1), что чувствительность пневмококка к пенициллину и эритромицину принципиально не изменилась и по-прежнему остается высокой, хотя за последний год отмечено снижение чувствительности пневмококка к пенициллину почти на 10%. За тот же период высокая чувствительность штаммов гемофильной палочки к ампициллину не снизилась. Однако чувствительность к эритромицину, первоначально высокая, постепенно снижается и сегодня составляет меньше половины от начального показателя.
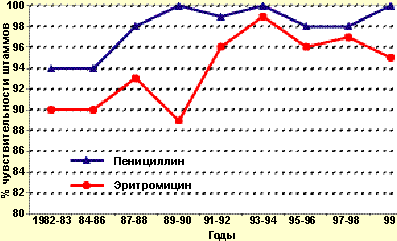
Чувствительность к пенициллину и эритромицину штаммов Streptococcus Pneumoniae (1981-1999)
Таким образом, суммируя результаты исследования чувствительности возбудителей ХВЗЛ к антибиотикам in vitro за 19 лет, можно отметить, что отрицательные сдвиги в отношении чувствительности к антибиотикам коснулись главным образом гемофильной палочки. Этот возбудитель является основным для данной группы заболеваний.
При обострении болезни гемофильная палочка высевается значительно чаще, чем в период ремиссии, равно как у больных с двусторонними и полисегментарными поражениями (по сравнению с односторонними ограниченными процессами). Большая частота высеваемости гемофильной палочки отмечается у больных с распространенным и гнойным эндобронхитом (по сравнению с локальным и катаральным), а также у детей с бронхоэктазами (по сравнению с пациентами с деформациями бронхов). Гемофильная палочка почти постоянно присутствует у детей с пороками развития легких и бронхов, особенно распространенного типа, и у больных с иммунодефицитными состояниями.
В соответствии с вышеизложенным необходимо поставить вопрос о мерах по повышению эффективности антибиотикотерапии ХВЗЛ, особенно тяжелых ее форм, и предотвращению дальнейшего развития резистентности бронхопатогенов. Среди этих мероприятий можно выделить следующие:
* обоснованное назначение антибактериальных средств;
* обязательный микробиологический контроль;
* использование максимально возможных доз антибиотиков;
* парентеральное введение препаратов и применение комбинаций антибактериальных средств у детей с двусторонней хронической пневмонией, пороками развития легких, с первичными иммунодефицитными состояниями, с гнойным эндобронхитом, а также с высевом гемофильной палочки в монокультуре или в ассоциации с другими бронхопатогенами.
Длительность курса лечения должна составлять в среднем 2-3 недели, в тяжелых случаях — больше.
Такой подход к антибиотикотерапии не только повысит эффективность лечения ХВЗЛ, но и будет тормозить развитие антибиотикорезистентных форм, прежде всего гемофильной палочки.
Статья опубликована в журнале Лечащий Врач









Последние комментарии